 Updated on April 4, 2024
Updated on April 4, 2024
 Updated on April 4, 2024
Updated on April 4, 2024
前言
在現代社會,近視已成為極為普遍的視力問題,它不僅僅影響我們的視力清晰度,更進一步關係到我們的整體生活品質。近視的成因複雜多樣,從遺傳基因到日常生活中的環境因素、用眼習慣等皆有可能促成近視的發展。
如果我們對近視掉以輕心,不採取有效控制措施,那麼長期下來,可能導致眼睛結構的永久性損傷。這些損傷包括但不限於黃斑部病變、視網膜剝離、青光眼及白內障等嚴重疾病,這些疾病不僅影響視力,更可能導致失明,嚴重影響個人的學習、工作與生活。
因此,及早進行近視控制是非常重要的。通過有效的近視控制,我們能在一定程度上減緩近視的進展,降低發生上述眼部併發症的風險。這不僅是對個人眼睛健康的投資,更是為了確保我們能夠享有品質更高的生活。在這一過程中,家庭、學校與醫療專業人士的共同努力尤為重要,共同為減緩近視進展,保護眼睛健康而努力。
近視的成因與分類
近視的形成,部分源自於遺傳因素,但更多則是後天環境的影響所致。現代生活中,長時間的近距離閱讀、使用電子產品,以及缺乏充足的戶外活動,是導致近視發展的兩大後天因素。從光學成因來看,近視可分為屈光性近視和軸性近視兩大類型。
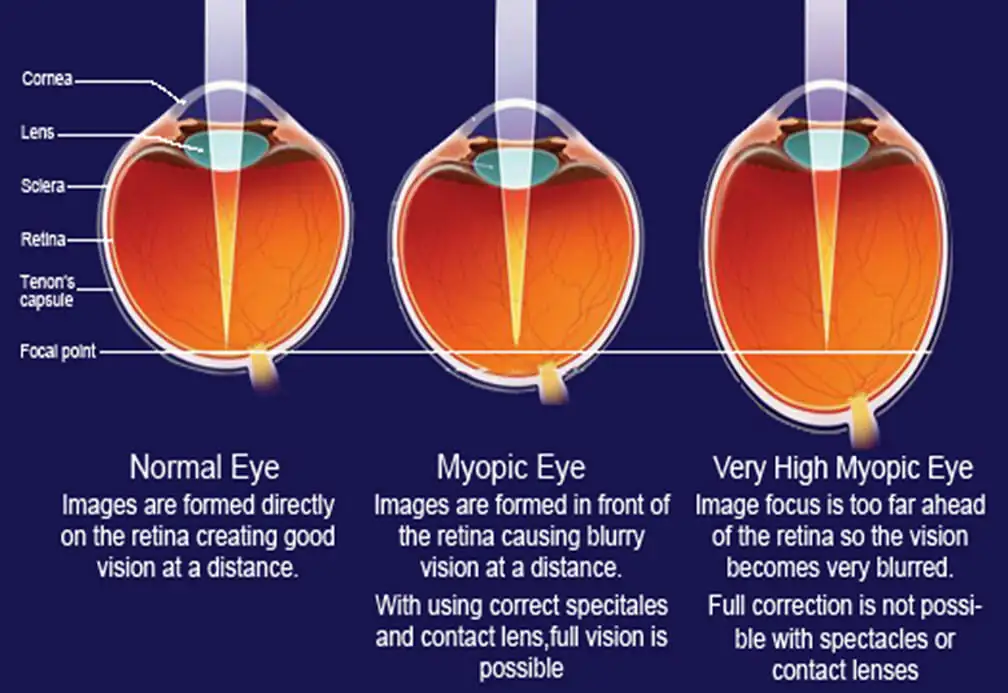
軸性近視的視覺呈現圖中,我們可以從左至右觀察到眼睛結構的變化。正常狀態下,眼球軸長適中,光線精準聚焦於視網膜上。當進展至中度近視,眼軸的延長導致焦點前移,未能準確聚焦於視網膜上,影響視力清晰度。而高度近視的眼球則會出現更明顯的變形和軸長增加,這種極度延長的眼軸大大增加了視網膜剝離及黃斑部病變等嚴重眼病的風險,強調了及時進行近視控制的重要性。
近視的併發症
近視不僅僅是視力問題那麼簡單,它還可能引發多種眼睛疾病,其中包括白內障、青光眼、黃斑部病變和視網膜剝離等嚴重併發症,這些併發症可能會對視力造成長期甚至永久的損害。
白內障

白內障的形成與近視的關係尤其值得我們關心。白內障是由於眼內水晶體逐漸變得混濁所致,這種混濁會阻礙光線進入眼內,導致視力下降,嚴重時可能需要進行手術治療以恢復視力。特別是對於高度近視的人來說,他們患有核型和後囊型白內障的風險會顯著增加。具體來說,高度近視者患核性白內障的風險是一般人的三倍,後囊性白內障的風險則是近八倍。
雖然現代的白內障微創手術技術已非常先進,手術成功率高,術後視力恢復良好,但我們仍需強調預防勝於治療的重要性。透過及時控制近視,盡量避免白內障等併發症的發生,是保護眼健康的重要策略。
青光眼
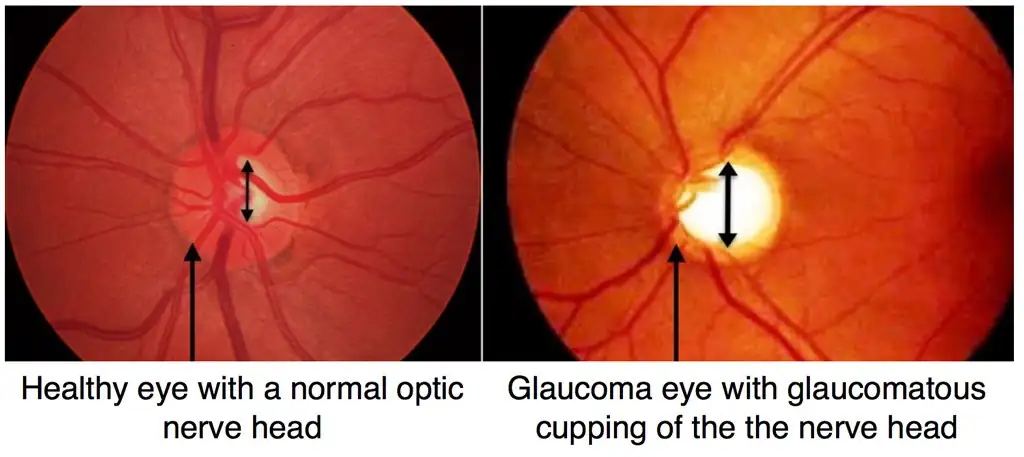
青光眼是一種逐漸破壞視神經、導致視野逐步減少甚至失明的慢性眼疾。因為青光眼對視神經的損害是不可逆的,一旦視野受損,將無法恢復,導致的視力損失也是永久性的。此疾病雖可透過藥物或手術治療以控制病情,防止進一步的視神經損害,但已經損壞的視力與視野無法逆轉。
值得注意的是,近視患者得到青光眼的風險比非近視者高出二至三倍。這一點強調了近視的群體需要特別留意青光眼的潛在風險,並定期進行青光眼相關的視神經及視野檢測。透過早期發現與治療,可以有效控制青光眼的發展,保護視力,避免導致嚴重的視野損害或失明。因此,定期的眼科檢查對於近視患者而言,不僅是控制近視進展的重要一環,同時也是預防青光眼等重大眼疾的重要措施。
黃斑部病變
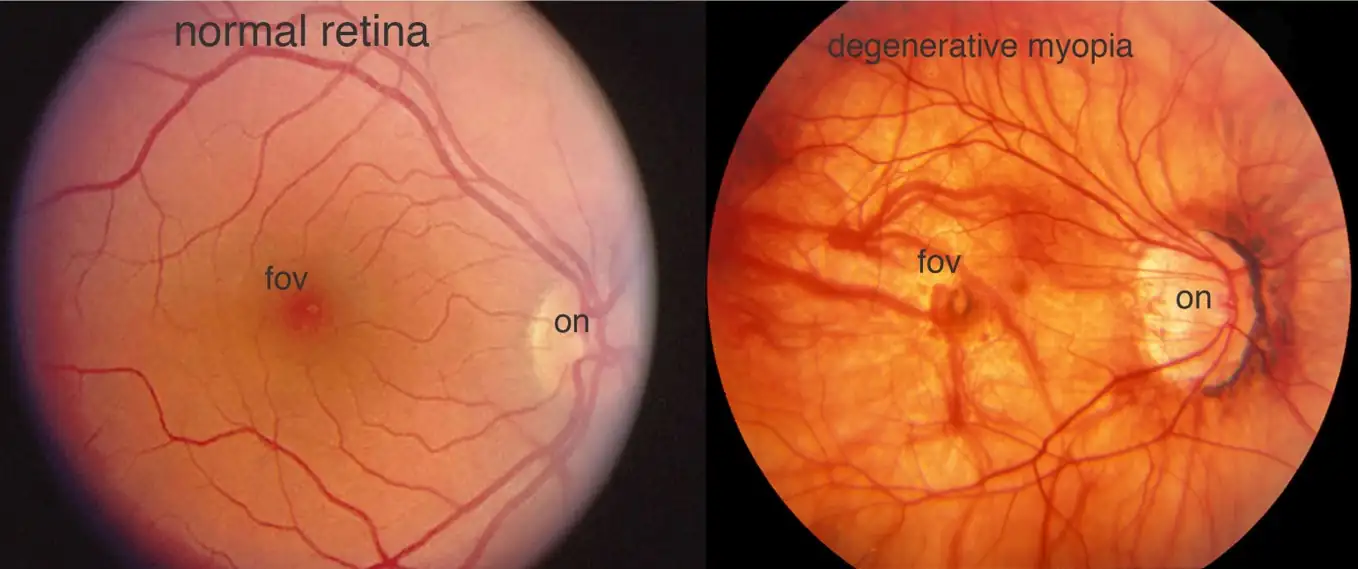
黃斑部病變是影響中央視力的一種複雜眼病,特別在高度近視患者中比較常見。這個疾病與眼球的長度過長有關,導致了視網膜和脈絡膜的拉扯與損傷。這種拉扯和損害會引起黃斑部的結構改變,如萎縮、新生血管生成等,進而引發一系列黃斑部問題,包括黃斑部水腫、出血和萎縮。這些變化最終導致視力下降、看東西變形或中央視野出現盲點。
黃斑部病變按照其發展可分為乾性與濕性兩種,其中濕性黃斑部病變可透過眼內注射抗血管內皮生長因子(anti-VEGF)藥物來控制病情惡化。儘管濕性黃斑部病變有了相對有效的治療方法,乾性黃斑部病變卻仍然缺乏有效治療手段。
由於黃斑部病變的潛在嚴重性,對於高度近視患者而言,除了積極控制近視進展外,定期進行詳細的眼底檢查以早期發現黃斑病變尤其重要。一旦發現有黃斑部問題,應立即尋求專業醫療幫助,以避免或減緩視力進一步惡化。此外,公眾應增強對黃斑部病變與近視關聯性的認識,進而提高對視力保健的重視。
視網膜剝離
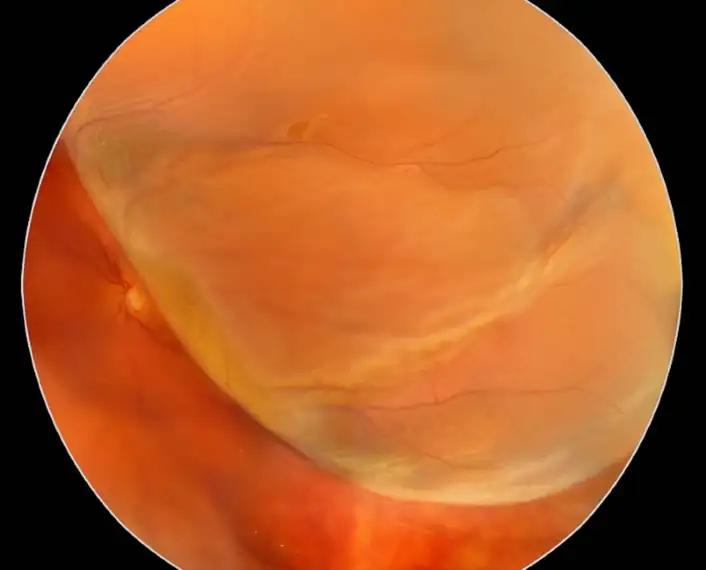
視網膜剝離是一種眼科緊急狀況,當視網膜的感光神經層與其下的色素層之間出現分離,導致視網膜失去氧氣與營養的供給,若未及時治療,最終可能導致永久性視力喪失。在許多情況下,視網膜剝離之前會先有玻璃體剝離的徵兆。
玻璃體剝離,是由於玻璃體水化,使其無法維持原有形態而與視網膜分開,這種分離過程可能會牽引視網膜並導致視網膜產生裂孔。若玻璃體內的液體透過這些裂孔滲入視網膜之下,就會引發視網膜剝離。此時,患者的視力會迅速下降,眼睛可能出現逐漸萎縮的現象。
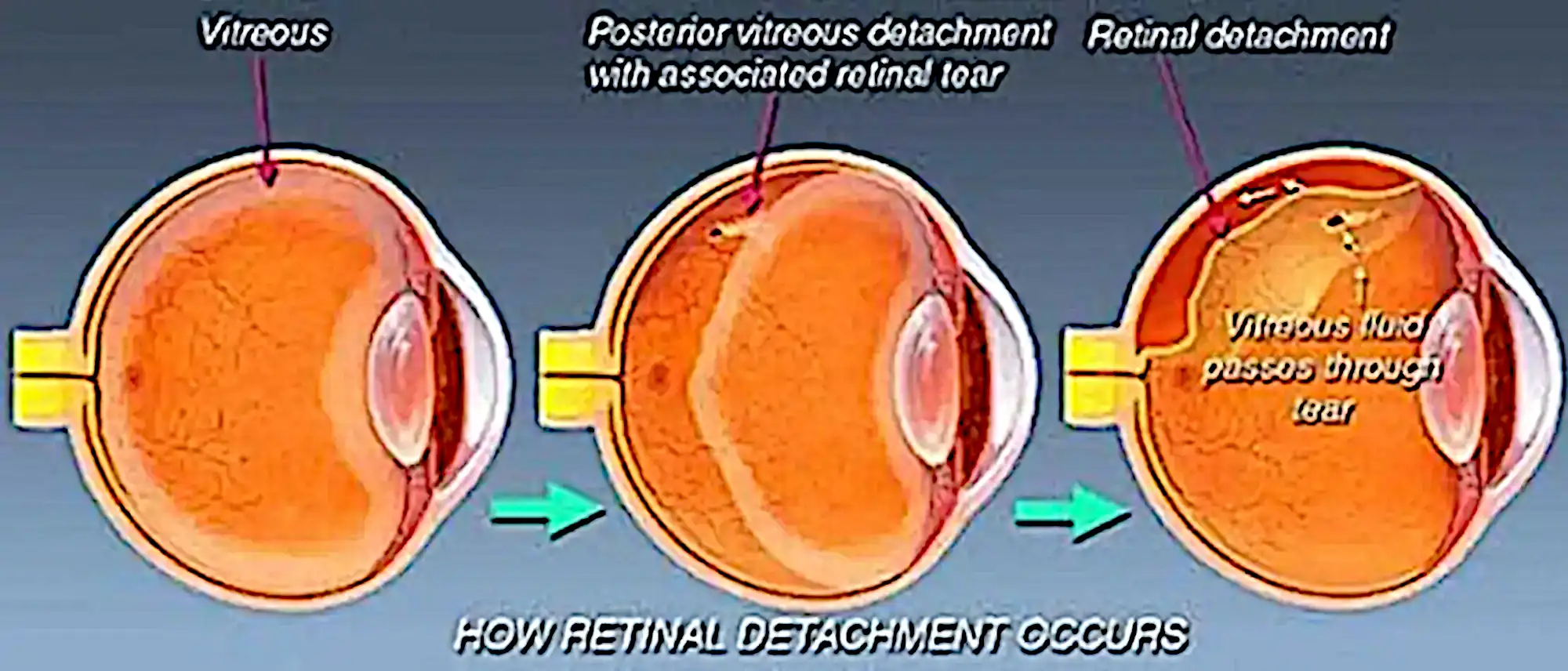
因此,對於高度近視者來說,定期進行詳細的視網膜檢查非常重要,尤其是當出現閃光、飛蚊症或視野中出現黑影等症狀時,應立即尋求專業眼科醫師的檢查。通過早期發現並及時處理,可以有效降低視網膜剝離的風險,保護視力免受永久性損害。
近視度數與併發症的關係
近視度數的增加與眼球軸長的延長,均可顯著提高發生各種近視相關併發症的風險。這些併發症包括青光眼、白內障、視網膜剝離以及黃斑部病變,它們對於視力的威脅是長期且逐步加重的。
青光眼的發生率對於不同程度的近視而言增加了約2到3倍。然而,當近視度數提高時,某些併發症如白內障和視網膜剝離的風險會有顯著的激增。例如,輕度近視者發生白內障的風險是正常視力人群的2.1倍,而高度近視者(超過500度)則增至5.5倍。同樣地,視網膜剝離的風險在輕度近視人群中是3.1倍,而在高度近視人群中則飆升至21.5倍。
黃斑部病變,一種會直接影響中央視力的併發症,在輕度近視者中風險增加2.2倍,在高度近視者則激增至40.6倍。這說明近視度數增加不僅與併發症的風險提高有關,且在達到某一臨界點後,這些風險會大幅度提升。
| 相較於沒有近視的病變機率(倍) | ||||
|---|---|---|---|---|
| 近視度數 | 青光眼 | 白內障 | 視網膜剝離 | 黃斑部病變 |
| -1.00 to -3.00 | 2.3 | 2.1 | 3.1 | 2.2 |
| -3.00 to -5.00 | 3.3 | 3.1 | 9.0 | 9.7 |
| -5.00 to -7.00 | 3.3 | 5.5 | 21.5 | 40.6 |
| -7.00 to higher | - | - | 44.2 | 126.8 |
世界衛生組織將500度以上的近視定義為高度近視,主要是因為超過此度數後,併發症的風險會顯著增加。但值得注意的是,相比於近視度數,眼球軸長對於預測近視併發症的風險可能更具有關聯性。在實際臨床觀察中,我們常見到一些近視度數不高,但眼球軸長過長的病例,這些病例仍舊面臨著較高的近視併發症風險。
因此,當談及近視控制時,應將近視度數和眼球軸長同時考慮。理想的目標是,對於男性而言,控制眼球軸長在25.9mm以下,對於女性則是25.3mm以下,以最大限度減少併發症的發生。
台灣的近視盛行率
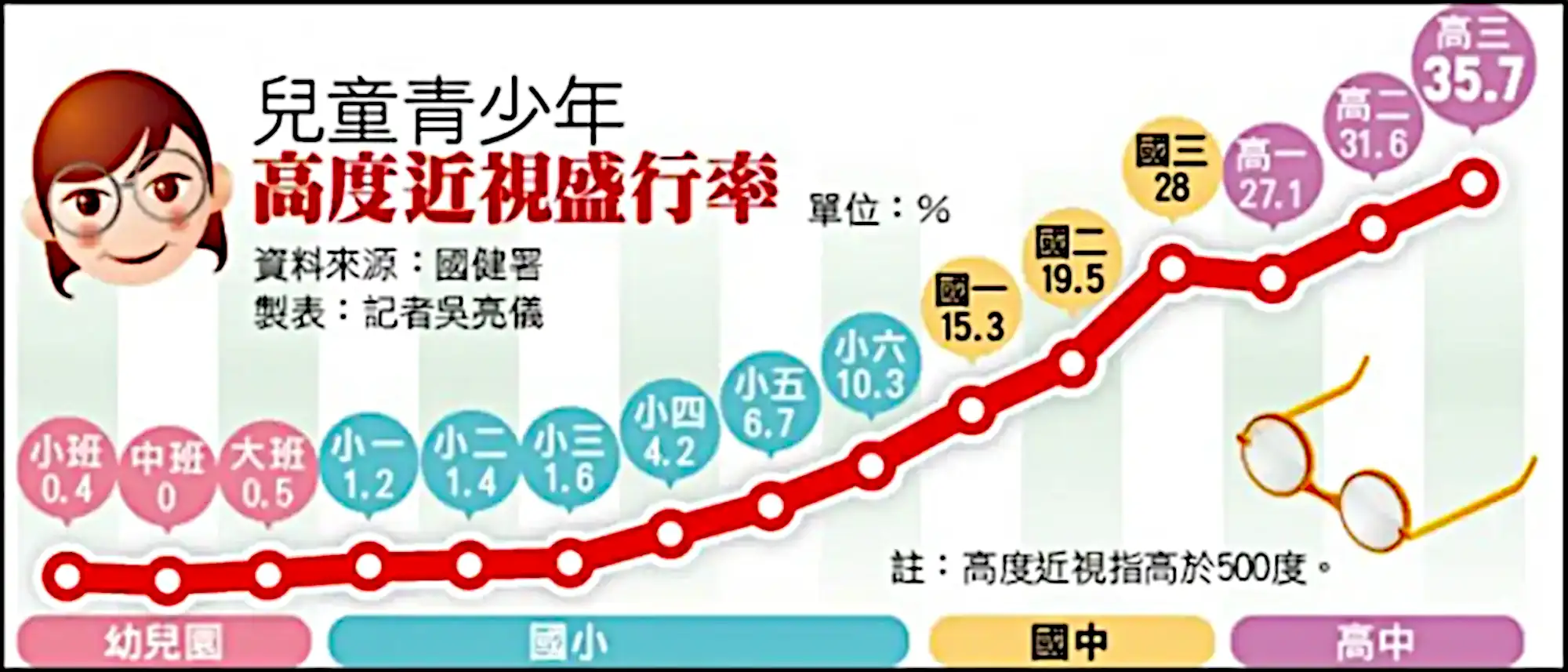
台灣目前面臨著全球最高的近視盛行率之一,這個趨勢引起了廣泛的注意和研究。根據國健署2018年的資料,台灣學生的近視發生率驚人地高,從幼稚園大班的9%到國三的89.3%,顯示近視在學齡兒童和青少年中迅速增加。更值得注意的是,高度近視(度數大於500度)的比例也隨著年齡增加而上升,到高中時期,接近三分之一的學生達到了高度近視的標準。
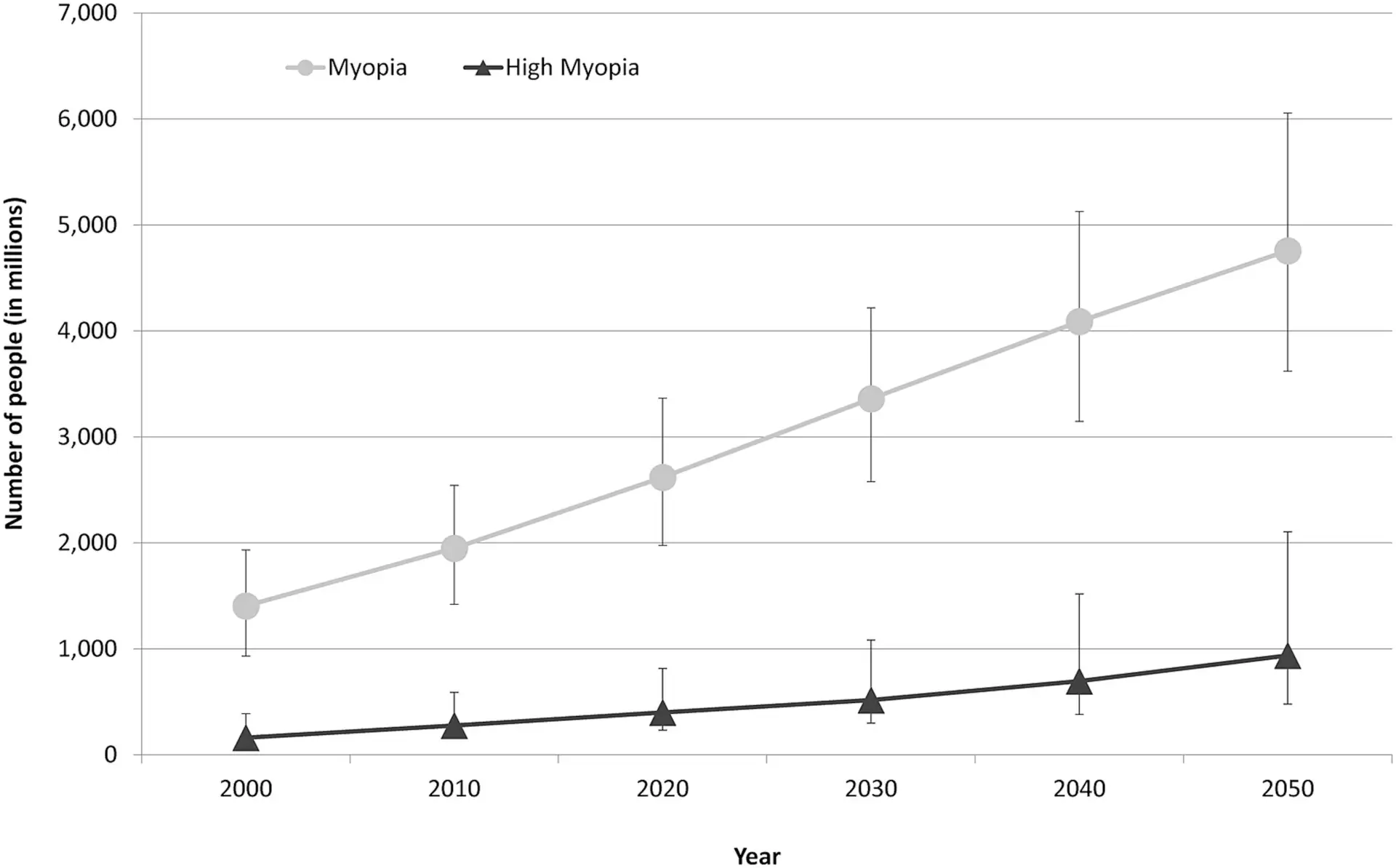
全球預估到2050年將有近半數人口受到近視影響,其中約10億人會成為高度近視,這意味著近視和其相關併發症將成為全球重要的公共衛生挑戰。特別是台灣,作為近視盛行率極高的地區,急需針對近視進行預防和控制,包括生活型態調整、教育介入和適當的眼科治療,以降低近視的發生率和減緩其進展,從而避免高度近視所導致的嚴重眼睛疾病和視力損害。